


Die Serologie bei Infektionskrankheiten basiert auf dem Nachweis von Antikörpern. Wichtig in der Serologie sind im allgemeinen IgM und IgG-Antikörper (Bei manchen Infektionen auch IgA-Antikörper, nicht bei der Borreliose).
IgM-Antikörper sind „die schnelle Eingreiftruppe“ des Immunsystems, sie werden kurz nach der Infektion gebildet und sind meist nach einigen Wochen bis zu einigen Monaten nach Infektionsbeginn nachweisbar. IgG-Antikörper sind dagegen das „Langzeitgedächtnis“ des Immunsystems. Sie sind über Jahre nachweisbar. Bei vielen Infektionskrankheiten läßt sich der Nachweis von IgG-Antikörpern mit Immunität nach durchgemachter und überstandener Erkrankung gleichsetzen (Beispiel: Nach Masernerkrankung besteht lebenslange Immunität). Nicht so bei der Borreliose: Auch bei erhöhten IgG-Antikörpern besteht keine Immunität, Re-Infektionen sind jederzeit möglich.
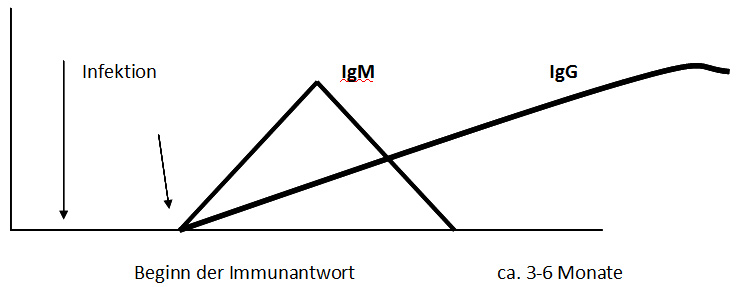
Der zeitliche Ablauf einer Infektion ist immer ähnlich. Zunächst wird der Erreger übertragen und beginnt sich zu vermehren. In dieser Latenzzeit (=Inkubationszeit) sind weder Krankheitssymptome noch Antikörper nachweisbar.
Bei der Borreliose sind die ersten IgM- Antikörper frühestens nach 14 Tagen meßbar, oft vergehen Wochen. Die meisten Patienten mit Frühsymptomen (vor allem solche mit einem Erythema migrans) haben deshalb noch keine Antikörper. In manchen Fällen sind auch nach wochenlangem Verlauf eines Erythema migrans noch keine Antikörper messbar. Erst mit dem Einsetzen der Erregergeneralisation (Bakteriämie) werden nennenswerte Mengen von Antikörpern gebildet.
Deutlich verzögert werden dann auch IgG-Antikörper gebildet. Sie sind frühestens nach vier Wochen zu finden, bleiben aber sehr lange erhalten.
Es wäre ein absoluter Fehler, die Diagnose und Therapie eines Erythema migrans vom Antikörpernachweis abhängig zu machen. Das Erythema migrans ist eine Blickdiagnose und immer konsequent zu behandeln!
Umgekehrt gilt: Im Spätstadium einer Borreliose sind immer IgG-Antikörper nachweisbar, eine seronegative Borreliose im Spätstadium gibt es nicht!
Zum Nachweis von Antikörpern werden zunächst sogenannte Suchtests verwendet (Enzymimmunoassay = EIA; Immunfluoreszenztest = IFT), die schnell und relativ einfach durchzuführen sind.
Der EIA oder ELISA misst mittels Fotozelle eine Trübung oder Verfärbung im Reagenzglas. Das Ergebnis wird in Einheiten angegeben, die von Testfabrikat zu Testfabrikat variieren. Es gibt bei diesem Test Zwischenwerte wie 331 oder 334 Einheiten.

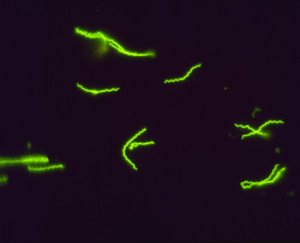
Der ImmunFluoreszenzTest (=IFT) wird dagegen titriert. Man fängt mit einer Anfangsverdünnung an (z.B. 1 Teil Serum und 40 Teile Wasser, also 1:40) und testet eine Farbreaktion. Ist das Ergebnis positiv, wird auf 1:80 verdünnt. Ist es wieder positiv, folgt der Test mit der Verdünnung 1:160, 1:320 und so weiter. Zwischenwerte gibt es nicht. Das Ergebnis lautet also „1:640 positiv“, wenn bei dieser Verdünnung der Test noch positiv war, bei der nächsten Verdünnungsstufe von 1:1280 aber nicht mehr.
Abb: Borrelien in der Immunfluoreszenz.
Man kann dieses Vorgehen mit einem Beispiel erklären: Wenn ich in einer Tasse Kaffee die Zuckermenge abschätzen will, kann ich den Kaffee immer weiter verdünnen und ausprobieren, ob er noch süß schmeckt. Das Ergebnis wäre dann: In einer Verdünnung von 1:160 schmecke ich gerade noch etwas Süßes.
Manche der Suchteste, die heute noch auf dem Markt sind, neigen zu falsch-positiven Ergebnissen. Sie unterscheiden also, wenn wir bei unserem Kaffee-Modell bleiben, nicht sauber zwischen Zucker und Süßstoff. Daher hat man einen Bestätigungstest entwickelt, der dies kann: dies ist der Westernblot oder Immunoblot.
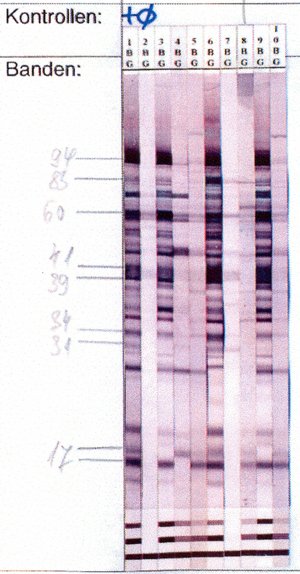
Man nimmt Borrelien, die in Kulturmedium gezüchtet wurden, zertrümmert diese, und trennt die darin enthaltenen Proteine nach Molekulargewichten auf.
Dies geschieht mittels Elektrophorese auf einem Gel, dadurch liegen die Proteine nach Größe sortiert auf dem Streifen. Dann gibt man das zu untersuchende Patientenserum zu und „entwickelt“ den Streifen. Das Ergebnis sieht dann etwa aus wie ein Barcode, der in Supermärkten verwendet wird, um die Waren zu kennzeichnen.
Der erste Streifen links ist eine Positiv-Kontrolle von einem Patienten mit gesicherter chronischer Borreliose, Streifen 2 ist eine Negativkontrolle. Links sind die Molekulargewichte der Proteine (von 17 kD bis 94 kD) angegeben. Dann folgen die zu untersuchenden Patientenseren. Streifen drei, sechs und neun zeigen Bandenmuster, die mit der Positivkontrolle weitgehend übereinstimmen, die übrigen Streifen unterscheiden sich deutlich.
Die Interpretation ist nicht trivial!
Wir unterscheiden „Allerwelts“-Proteine, etwa die Banden bei 41 und 60 kD, von spezifischen Proteinen, etwa 31/34kD und 94 kD.
Das 41 kD-Protein, Flagellin, kommt in zahlreichen begeißelten Bakterienarten vor. Der Nachweis von Antikörpern gegen Flagellin bedeutet also nicht, dass der Proband eine Borreliose hat, sondern lediglich, dass sich sein Immunsystem schon einmal mit begeißelten Bakterien auseinandergesetzt hat. Ähnlich bedeutungslos sind die bei 60 kD erscheinenden „Common antigens“.
Dagegen sind die Proteine bei 31/34 kD und 94 kD sogenannte spezifische Proteine, die nur in Borrelien vorhanden sind. Wenn diese Banden nachweisbar sind, kann man also von einer Borreliose ausgehen.
Insgesamt gilt: Je länger eine Borrelieninfektion andauert, desto intensiver wird die Immunantwort, die wir im Westernblot-Muster sehen.
Auch nach einer erfolgreichen Therapie klingt die Antikörperkonzentration nur langsam ab. Nur über sehr lange Zeiträume (meist Jahre) können wir einen Rückgang der Bandenintensität beobachten. Daher hat es sich bewährt, nach Therapie einer Borreliose wie folgt vorzugehen: